
Diabetul de tip 2 afectează persoanele, indiferent de vârstă. În acest caz, simptomele precoce în diagnosticul diabetului zaharat de tip 2 pot fi destul de ușoare, astfel încât pacienții adesea nu implică nici măcar prezența sa. Potrivit endocrinologilor, fiecare a treia persoană în primele etape ale diabetului de tip 2 nu știe că este bolnav.
Primele semne de diabet zaharat
Unul dintre semnele caracteristice acestei afecțiuni este o creștere a nevoii de apă. În primele etape ale diabetului, s -ar putea să nu se resimte un simptom, astfel încât pacienții își scriu starea în căldură sau activitate fizică.
Cu o deteriorare a statului, setea crescută este adesea însoțită de alte simptome ale diabetului: urinarea rapidă, un sentiment de foamei neobișnuite, gura uscată și creșterea sau scăderea în greutate, oboseala, înnorarea vederii, coșmarurile și durerile de cap.
Adesea, diabetul este detectat numai după ce consecințele sale negative asupra sănătății devin evidente. De exemplu, diabeticii sunt preocupați de leziuni inflamatorii constante ale pielii și ulcerelor care se vindecă mult timp, infecții fungice recurente ale vaginului și tractului urinar, cavităților orale (candidoze), mâncărimi pielii și erupții cutanate (micozele). Toate acestea sunt semne ale dezvoltării hiperglicemiei.
În diabeticii ambelor sexe, se dezvoltă disfuncții sexuale. Hiperglicemia duce la deteriorarea vaselor de sânge mici și mari și a nervilor organelor genitale, sensibilitatea scade, ceea ce duce la lipsa de satisfacție naturală împotriva actului sexual (orgasm).
De asemenea, complicațiile frecvente ale diabetului sunt vaginale uscate la femei și impotență la bărbați. Statisticile arată că de la 35-70% dintre bărbații cu diabet vor suferi în cele din urmă de impotență, iar 30% dintre femei dezvoltă disfuncții sexuale. Femeile cu diabet sunt caracterizate prin lipsa de atracție sexuală, emoție și dispatunie - durere în timpul actului sexual.
Cine este în pericol?
Riscul de diabet de tip 2 crește anumiți factori de risc asociați atât cu alegerea stilului de viață, cât și cu bolile.
Factori de risc general pentru ambele sexe:
- Nivelul de trigliceride este mai mare de 250 mg/dL.
- Nivel scăzut de colesterol HDL „util” (sub 35 mg/dL).
- Radiații (trăind în locuri contaminate radioactiv).
- Hipotiroidism. Cu o combinație de hipotiroidism (funcția scăzută a glandei tiroidiene, ceea ce duce la nivelul insuficient al hormonului circulant al glandei tiroidiene) și a stării antiabetului, riscul de a dezvolta SD2 este mai mult decât dublat în comparație cu oamenii cu funcția normală a glandei tiroidiene.
- O dietă fără gluten în absența indicațiilor medicale (este prescrisă persoanelor care suferă de boală celiacă). Potrivit American Heart Association, utilizarea zilnică a unei cantități crescute de gluten, proteine vegetale conținute în cereale (secară, orz, ovăz, grâu) reduce riscul de diabet la oamenii obișnuiți, în comparație cu susținătorii unei diete de cereale.
- Utilizarea nicotinei.
- Exces de greutate sau obezitate, în special în jurul taliei.
- Lipsa exercițiilor fizice.
- Punerea încălcării (consum excesiv de feluri de mâncare cu un conținut ridicat de carne tratată, grăsimi, dulciuri și orice alcool).
- Ereditate.
- Vârsta (persoanele de peste 45 de ani sunt mai susceptibile la dezvoltarea diabetului de tip 2 decât tânăr).
Factori de risc care sunt caracteristici doar pentru femei:
- Diabet gestațional (în timpul sarcinii).
- Nașterea unui făt mare.
- Sindromul SPKU (ovar polichistic), deoarece în această boală se dezvoltă rezistența la insulină.
Diagnosticul diabetului în diabet zellitus
În cazul suspiciunii de diabet, endocrinologul, în primul rând, verifică nivelul de glucoză din sânge. Motivul pentru aceasta este supraponderalul (indicele de masă corporală/IMC - mai mult de 25) și factori de risc enumerați mai sus.
Testarea nivelului de glucoză din sânge trebuie efectuat la fiecare trei ani, începând cu vârsta de 45 de ani, la toți pacienții, chiar și cu greutate normală și în absența factorilor de risc. Acest lucru este rezonabil, deoarece riscul de diabet crește odată cu vârsta.
Teste pentru determinarea hiperglicemiei:
- Test de glucoză plasmatică pe stomacul gol (FPG). Înainte de testare, nimic nu poate fi consumat în opt ore, astfel încât analiza se realizează dimineața. Pentru probă, sângele este utilizat de la deget. Diagnosticul de diabet se face dacă nivelul glicemiei depășește 126 mg/dL.
- Test pourral pentru toleranța la glucoză (OGTT). Următorul test utilizat pentru diagnosticarea diabetului este efectuat în două etape. În ziua examinării, care se efectuează strict pe stomacul gol dimineața, la început, pe stomacul gol este determinat. Apoi, pacientul bea 75 g de un amestec foarte dulce, după care, după două ore, se măsoară nivelul de zahăr din sânge. Diabetul este plasat dacă, atunci când efectuați un aluat oral pentru toleranța la glucoză, indicatorul depășește 200 mg/dL.
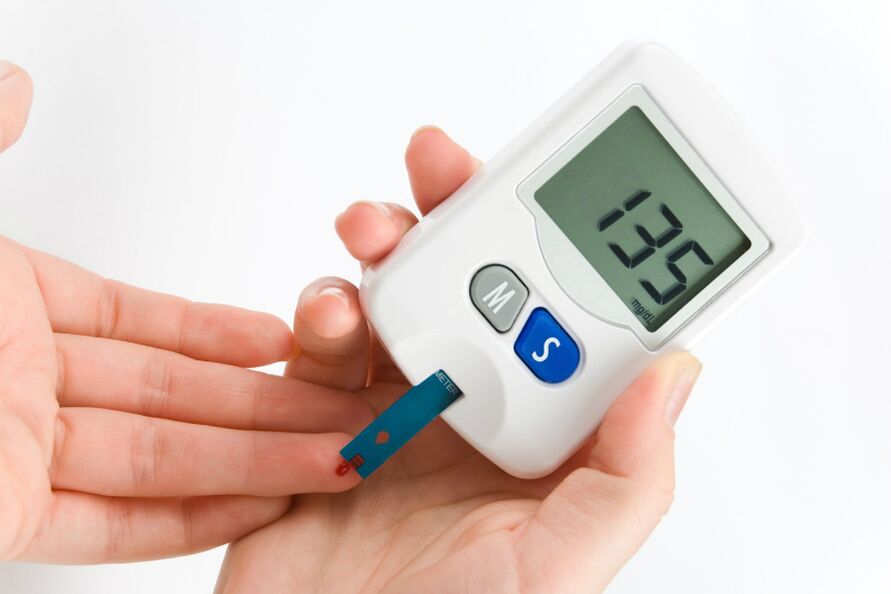
Testarea independentă a nivelului de zahăr din sânge
Pe lângă trecerea testelor, persoanele cu diabet ar trebui să verifice în mod independent nivelul de glucoză din sânge. Testarea independentă oferă o idee bună despre ce măsură diabetul este sub control și cum să schimbi planul de tratament pentru boală.
Când trebuie să verificați nivelul glicemiei:
- În primul rând dimineața, dacă este posibil, de îndată ce s -au trezit;
- înainte și după mâncare;
- înainte și după antrenament;
- Înainte de a merge la culcare.
Complicații pentru diabet: Diagnosticul de diabet este periculos
Diabetul zaharat este o tulburare metabolică persistentă ca urmare a hiperglicemiei cronice, ceea ce duce la deteriorarea tuturor vaselor de sânge, rinichilor, ochilor, articulațiilor, nervilor periferici și centrali.
Pacienții care nu tratează diabetul amenință următoarele complicații:
- Atacuri de cord. Aproximativ doi dintre cei trei diabetici mor din cauza bolilor de inimă. Acest lucru se datorează faptului că, cu un nivel constant ridicat de zahăr în sânge, pereții vaselor de sânge sunt deteriorați, ceea ce duce la formarea cheagurilor de sânge, crește riscul de atac de cord și accident vascular cerebral.
- Daune diabetice la rinichi. Odată cu evoluția diabetului, riscul de a dezvolta un rinichi cronic - boala de nefropatie crește. Aceasta este o înfrângere cuprinzătoare a tuturor arterelor și arteriolelor, tubulilor și aparatului Glomerulus al rinichilor. Nefropatia diabetică duce la scleroza țesuturilor renale și la dezvoltarea insuficienței renale (44% din toate cazurile de insuficiență renală sunt cauzate de diabet). Reduce riscul de eșec renal de a controla diabetul folosind medicamente și dietă.
- Daune ochilor. Retinopatia diabetică se dezvoltă cu hiperglicemie necontrolată prelungită ca urmare a deteriorării vaselor de sânge minuscule din retină. De -a lungul timpului, retinopatia diabetică duce la pierderea progresivă și constantă a vederii. Retinopatia diabetică este cea mai frecventă cauză a orbirii dobândite la persoanele cu vârste cuprinse între 20 și 74 de ani.
- Diabet de tip 2 și dureri nervoase. Tingling, amorțeală și senzație de „ace și pini” - toate acestea sunt simptome de neuropatie diabetică sau deteriorarea nervilor asociați cu hiperglicemia. Această senzație neplăcută este cel mai adesea diagnosticată în brațe, picioare, degete sau picioare. Doar controlul diabetului dur poate preveni această complicație.
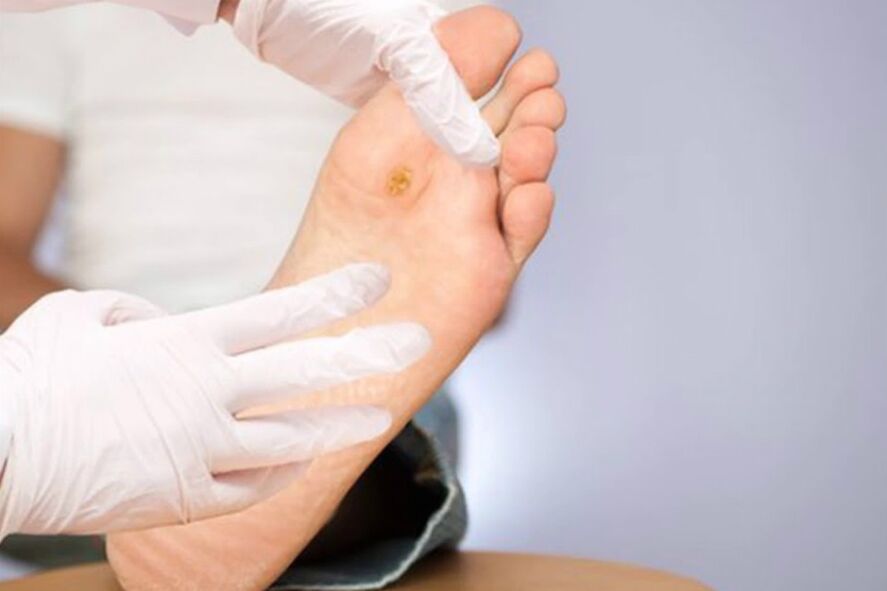
- Daune la picioare. O scădere a sensibilității ca urmare a vătămării fibrelor nervoase face dificilă auto -diagnosticul stării picioarelor. Dar acest lucru nu înseamnă că starea patologică nu se deteriorează. Leziunea vaselor de sânge, care se dezvoltă cu diabet, reduce circulația sângelui nu numai în mici, ci și în vasele mari ale picioarelor. Combinația de neuropatie și angiopatie duce la sindrom sever - un picior diabetic. Inițial, apar ulcerații dificile de trăit, apoi leziuni profunde, în stadiul final, se dezvoltă gangrena (necroza purulentă a țesuturilor) - unul dintre complicațiile foarte severe ale diabetului. Doar amputația piciorului poate salva viața unui diabetic în cazuri avansate grele de gangrenă.
Tratament în diagnosticul diabetului zaharat
- Terapia dietetică. Cea mai simplă și mai eficientă metodă de menținere a nivelului normal de glicemie. Pacienții sunt recomandate: consumul de produse integrale (minime sau neprocesate) și legume naturale, gătite corespunzător. O astfel de dietă va ajuta la rezolvarea problemei supraponderalei, ceea ce este obligatoriu pentru diabetici. Toate persoanele cu diabet de tip 2 trebuie să monitorizeze consumul de carbohidrați și să reducă caloriile, precum și să controleze consumul total de grăsimi și proteine.
- Educație fizică pentru tratamentul diabetului. Exercițiile fizice obișnuite, inclusiv mersul pe jos, înotul, ciclismul, ajută diabeticii să reducă glicemia. Activitatea fizică reduce depozitele de grăsime, reduce tensiunea arterială și ajută la prevenirea inimii și a vaselor de sânge. Diabeticii de tip 2 sunt recomandate 30 de minute de exerciții fizice moderate de cel puțin 5 zile pe săptămână.
- Reducerea încărcării de stres pe corp și stresul împotriva stresului. Starea stresantă este deosebit de periculoasă pentru persoanele cu diabet, deoarece stresul crește tensiunea arterială și glicemia. Multe persoane cu diabet ajută să facă față stării dificile de metode de relaxare, meditație și exerciții respiratorii.
Puteți reduce riscul de complicații cauzate de diabet doar prin controlul glicemiei.
Tratament cu diabet cu medicamente farmacologice
- Pastile. Medicamentele pourrale sunt recomandate persoanelor cu diabet zaharat de tip 2, care nu pot controla în mod adecvat nivelul de zahăr din sânge cu o dietă și exerciții fizice. La dispoziția endocrinologilor, o selecție largă de medicamente hipoglicemice cu diferite mecanisme de acțiune, care pot fi utilizate separat sau în combinație. Unele medicamente cresc producția de insulină, altele îmbunătățesc utilizarea insulinei în organism, iar al treilea blochează parțial digestia carbohidraților.
- Insulină. Pentru unii diabetici de tip 2, precum și primul, este prescrisă insulina, uneori în combinație cu medicamentele orale. Este necesar pentru tratamentul „insuficienței celulelor beta”, când propriul hormon endogen nu este produs în pancreas, în ciuda glicemiei ridicate.
- Medicamente non -imperative. Există medicamente administrate sub formă de injecții care stimulează producția de insulină. Sunt utilizate pentru a trata diabetul de tip 2 atunci când se păstrează secreția de celule pancreatice.
Prevenirea diabetului de tip 2
Diabetul de tip 2 și complicațiile sale pot fi prevenite la mulți pacienți. Este posibilă reducerea frecvenței complicațiilor diabetului, observând o dietă sănătoasă, efectuarea de exerciții fizice moderate și susținând o greutate sănătoasă. Toți cei care sunt expuși riscului sunt examinați în mod regulat cu privire la prezența diabetului și a antiabetului pentru a începe tratamentul în stadiile incipiente ale bolii și pentru a preveni dezvoltarea de complicații grave pe termen lung.























